Speiseröhren- und Magenchirurgie
Refluxchirurgie – Speiseröhren- und Magenchirurgie – Speiseröhrenkrebs (Sodbrennen, Magenbrennen, Saures Aufstossen, Reflux, Barrett, Ösophagus, Speiseröhrenkrebs)
«Schon seit 25 Jahren bin ich interessiert an den Organen des oberen Gastrointestinaltrakts, auf Englisch Upper GI». Dr. Jörg Zehetner, Professor
Dazu gehören die Speiseröhre, der Magen und der Dünndarm.
Viele Menschen (in der westlichen Welt zwischen 20-30%) leiden an gelegentlichem Reflux (Aufstossen von Magensaft in die Speiseröhre).
Dies führt zu chronischen Beschwerden und kann auf Dauer zu Veränderungen der Schleimhaut führen, und in weiterer Folge zu Krebs.
Speziell für Patienten, die schon lange Säureblocker (PPI) einnehmen, stellt sich die Frage: Wann war die letzte Magenspiegelung? Wurde eine Funktionsdiagnostik der Speiseröhre durchgeführt? Wurde schon einmal ein Gespräch mit einem Chirurgen geführt?
«Wenn Sie Säureblocker einnehmen, aber trotzdem Beschwerden haben, dann sollten Sie sich anmelden für ein Gespräch über die neuen Methoden der modernen Refluxbehandlung in einer unserer Praxen der Swiss1Chirurgie»
Dr. med. Jörg Zehetner, Professor (USC), MMM, FACS, FEBS
Nach Jahren in der Schweiz und Österreich war Dr. Jörg Zehetner von 2008-2015 insgesamt 7 Jahre an der weltweit renommiertesten Klinik für Refluxerkrankung und Speiseröhrenkrebs, und Dr. Tom DeMeester war sein Mentor. Niemand auf der Welt hat mehr Publikationen zum Thema Reflux publiziert als er. Weitere Mentoren waren in der Schweiz Dr. Christian Klaiber (Vater der laparoskopischen Chirurgie in der Schweiz), in Österreich Prof. Wolfgang Wayand (Vater der laparoskopischen Chirurgie in Österreich) sowie Dr. Jan Danis (Erfinder des Danis Stents bei Ösophagusvarizen-Blutungen). Weitere Mentoren in den USA waren Dr. Steve DeMeester, Dr. Namir Katkhouda sowie Dr. John Lipham.
Stichwort REFLUX-BEHANDLUNG
Seit Juli 2015 ist Dr. Jörg Zehetner in Bern, anfangs als Praxispartner von Dr. Steffen an der Schänzlihalde 1 in Bern. Im Juli 2017 hat er die Praxis übernommen, und die Swiss1Chirurgie AG mit Standorten in Bern, Solothurn und Wallis aufgebaut.
Als einziger Chirurg bietet er alle Standardverfahren der Refluxchirurgie an.
Dazu gehören die laparoskopische Hiatushernien-Operation (Zwerchfellbruch) mit Nissen oder Toupet Fundoplikatio, also kompletter oder teilweiser Magenmanschette.
Von den modernen Verfahren hat Dr. Jörg Zehetner alle möglichen Eingriffe in der Schweiz gelernt und die neuerste Technologie zur Verfügung. Bei der laparoskopischen Refluxoperation mit dem Linx-Reflux-Management System (einziges Zentrum im Kanton Bern) hat Dr. Jörg Zehetner die meiste Erfahrung aller Chirurgen in der Schweiz. Er hat seit Juli 2015 in Bern (Zahlen bis Oktober 2021) jetzt bisher mehr als 250 Patienten operiert mit dem Linx-Reflux-Management-System- Magnetring. Dr. Jörg Zehetner hat seit 2012 an mehr als 5 wichtigen Studien mit dem LINX System mitgearbeitet, bzw. als Haupt- Forscher (Principal Investigator) der Studien publiziert.
Auch das seit 2018 bekannte RefluxStop System wird von Dr. Zehetner verwendet. Hier wird einerseits der untere Schliessmuskel der Speiseröhre durch Nähte zum Magenfundus im Bauchraum in richtiger Position gehalten, weiters durch eine Silikonkugel (nur 9g schwer, 1cm Radius) der Fundus stabilisiert. Hier schliesst Dr. Zehetner alle Patienten in eine Feasibility&Safety Studie ein, um Daten über die Resultate anonym zu sammeln und später zu vergleichen.
Dadurch das Dr. Zehetner als einziger Chirurg in Europa momentan alle 5 Refluxoperationen nicht nur beherrscht, sondern auch andere Chirurgen darin unterrichtet, ist eine korrekte individuelle Therapie für seine Refluxpatienten durch viel Erfahrung gesichert.
Dr. Zehetner unterrichtet beide modernen Systeme (Linx seit 2015, RefluxStop seit 2021) in virtuellen Workshops online sowie vor Ort in Bern in der Klinik Beau-Site.
«Von meinen Mentoren habe ich gelernt «you should have everything in your toolbox», das heisst, wenn man über alle Techniken der Refluxoperationen nicht nur Bescheid weiss, sondern in allen Techniken auch zum Ausbildner und Experten zählt, so kann der Patient von meiner Erfahrung extrem profitieren» Dr. Jörg Zehetner, Professor
Bisher kamen interessierte Chirurgen aus der ganzen Schweiz, Deutschland, Österreich, Italien, England, Saudi-Arabien, Katar, Dubai, Abu Dhabi, Kuwait, Frankreich, Israel und USA zu Workshops von Dr. Zehetner nach Bern.
Die LINX Workshops wurden mit Johnson&Johnson EMEA (Europa, Middle East, Afrika) organisiert, während der Corona Situation dann als online Workshops.
Als Preceptor (Ausbildner vor Ort) war Dr. Zehetner bisher mehrmals in der Schweiz, Österreich, Deutschland und mehrmals in Saudi-Arabien. Weitere Aufenthalte für externe Workshops sind geplant in England, Frankreich, Dubai und Katar (Dezember 2021).
Stichwort SPEISERÖHRENKREBS
Auch in der chirurgischen Behandlung des Speiseröhrenkrebses ist die minimal invasive Technik nicht nur möglich, sondern eindeutig die bessere Variante. Als einziger Belegarzt verwende ich eine schonende Operationstechnik, die ich bei mehr als 200 Speiseröhren-Operationen in Los Angeles in den USA gelernt habe: Hier wird am Bauch „laparoskopisch“ mit der Schlüssellochtechnik, und falls notwendig die Präparation im Brustkorb „thorakoskopisch“ durchgeführt, und die Verbindung (Anastomose) von Speiseröhre zum Magenhochzug (als Speiseröhren-Ersatz) immer am Hals durchgeführt. Dies ist eine sichere Methode, mit der grosse bzw. lebensgefährliche Komplikationen vermindert werden können.
Weiters verwende ich eine laserunterstützte Gewebeanalyse (Pinpoint, Novadaq/Striker), um die Durchblutung des Magenhochzugs zu kontrollieren. In den USA habe ich als erster Chirurg weltweit die grösste Studie zu diesem Thema im renommiertesten chirurgischen Fachblatt publiziert (Annals of Surgery, 2015).
«Gerne sehe ich Sie in unserer Praxis zu einem ersten Gespräch über ihre Symptome und Besprechung ihrer bisherigen Therapie» Dr. Jörg Zehetner, Professor
Chronischer Reflux & Beschwerden
Es gibt eine neue minimal-invasive Behandlung
Das Wort Reflux (lateinisch für Rückfluss) beschreibt, wenn Magensaft in die Speiseröhre zurückfliesst, und dadurch Beschwerden wie Sodbrennen (Magenbrennen), saures Aufstossen oder Schluckbeschwerden verursacht werden.
Am Ende der Speiseröhre befindet sich der untere Speiseröhrenmuskel, welcher bei Schwäche den Rückfluss von saurem Magensaft nicht verhindern kann. Die Schleimhaut der Speiseröhre ist nicht so robust wie der Magen, und kann durch den Magensaft nicht nur gereizt werden (Sodbrennen), sondern auch beschädigt werden. Es kann zu Entzündungen und Narbengewebe kommen, bei chronischen Reflux jedoch auch zu Zellveränderungen, Barretts Ösophagus sowie Speiseröhrenkrebs. Finden sich in einer Gastroskopie entzündliche Veränderungen, so ist das Risiko an Speiseröhrenkrebs zu erkranken, 44-mal erhöht!
Die Gastro-ösophageale Refluxkrankheit (auch GERD oder GORD genannt), ist eine der häufigsten Diagnosen in der Schweiz, schätzungsweise 20-30% der westlichen Welt leiden an saurem Aufstossen oder Sodbrennen zumindest 1-mal pro Woche.Patienten mit häufigen Beschwerden haben eine erhebliche Einschränkung ihrer Lebensqualität und können dadurch in Beruf sowie alltäglichen Tätigkeiten schwer eingeschränkt sein.
Neben den typischen Symptomen wie Sodbrennen, Aufstossen und Schluckbeschwerden gibt es auch nicht-typische Symptome, die jedoch auch durch den Reflux verursacht werden können. Dazu gehören der chronische Husten, Zahnschmelz-Erosionen, chronische Kieferhöhlenentzündungen, Lungenerkrankungen, Asthma, Stimmband-Veränderungen und das Gefühl, einen Knoten im Hals zu haben. Oft verstärkt ein Zwerchfellbruch (dort wo die Speiseröhre vom Brustkorb in den Bauch kommt) die Beschwerden.
Behandlungsoptionen
Viele Patienten mit minimalen Beschwerden nehmen anfangs Magensäure-Blocker (PPI= Protonenpumpenhemmer) zur Behandlung der Beschwerden. Es wird jedoch nur die Säure im Magen teilweise neutralisiert, der Rückfluss von Magensaft (inklusive Gallensaft) bleibt bestehen. Dadurch werden die Symptome behandelt, jedoch nicht die Ursache des Reflux.
Weiters wird die dauerhafte Einnahme der PPI zunehmend kritisch gesehen, da es Hinweise auf Zusammenhang mit Knochenbrüchen (durch Osteoporose), Durchfällen (verursacht durch Clostridium difficile) sowie Speiseröhrenkrebs gibt.
Speziell bei Patienten, wo die medikamentöse Therapie unzureichend die Beschwerden mindert, sollte eine Sprechstunde mit einem Chirurgen erfolgen. Eine individuelle Beratung nach diagnostischer Abklärung ergibt dann eine oder mehrere chirurgische Behandlungsmöglichkeiten.
Alle operativen Eingriffe können minimal-invasiv durchgeführt werden (Schlüsselloch-Chirurgie). Die Fundoplikatio nach Nissen oder nach Toupet sind komplexere Operationen, wo eine Magen-Manschette um das Ende der Speiseröhre gelegt wird, um Reflux zu verhindern. Die Manschette kann entweder komplett (Nissen Fundoplikatio) oder teilweise (Toupet Fundoplikatio) angelegt werden.
Neu gibt es das Linx-Reflux-Management-System, welches schon vor 2007 entwickelt wurde. Seit 2012 wird es auch ausserhalb von Studien in ausgewählten Reflux-Zentren in Europa und den USA verwendet, also seit fast 10 Jahren.
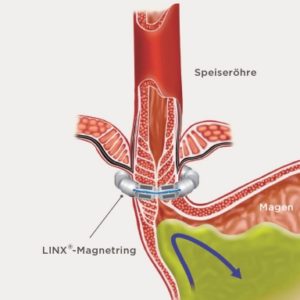
Abb. 1 Das LINX®-System unterstützt die Speiseröhre dabei, einer Öffnung zu widerstehen, wodurch der Reflux verhindert oder verringert wird.
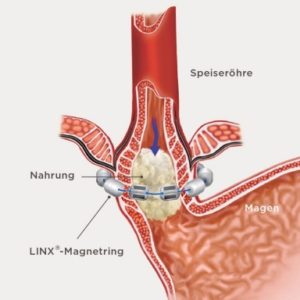
Abb. 2 Das LINX®-System dehnt sich, um normales Schlucken zu ermöglichen.
Seit 1. Juli 2015 kann Dr. Jörg Zehetner an der Klinik Beau-Site als einzigem Zentrum im Kanton Bern den Linx Magnetring (LINX Reflux-Management System) anbieten.
Dieses kleine Implantat wird mittels Bauchspiegelung (laparoskopisch) um den unteren Speiseröhrenmuskel gelegt. Es ist ein kleines, flexibles Band aus verketteten Titankügelchen mit Magnetkernen. Die beim Schlucken ausgeübte Kraft trennt die Kugeln kurzzeitig. Im geschlossenen Zustand ist kein Reflux möglich, bei höherem Druck (Aufstossen von Luft oder Erbrechen) öffnet sich jedoch der Ring. Gleichzeitig wird bei dieser Operation ein allfälliger Zwerchfellbruch mitoperiert. Je nach Grösse des Zwerchfellbruchs werden hier 2-3 Nähte gesetzt, oder auch zusätzlich ein spezielles Netz verwendet. Diese Netze sind entweder schnell resorbierbar (lösen sich auf) innerhalb 6-12 Wochen, oder langsam resorbierbar innerhalb 10-18 Monate. Die Auswahl macht der Chirurg während der Operation anhand der Gewebebeschaffenheit. Hier spielt die Erfahrung des Chirurgen eine grosse Rolle.
Dr. Jörg Zehetner ist hier einer der wenigen Chirurgen in der Schweiz, der mit allen resorbierbaren Netzen Erfahrung hat und auch schon Studien durchgeführt hat.
Welche Untersuchungen braucht es vor einer Operation?
Zur Diagnose der Refluxerkrankung braucht es eine Gastroskopie (Magenspiegelung) und ein Schluckröntgen, sowie eine pH-Überwachung (Säure-Messung): Hierbei wird über 24 oder 48 Stunden die Säure in der Speiseröhre gemessen (ambulante Untersuchung). Ein sogenannter DeMeester-Score berücksichtigt mehrere Faktoren und beschreibt den Schweregrad des Reflux (Normalwert ist unter 14.7).
Sollten die Untersuchungen noch nicht auswärts durchgeführt worden sein, können wir diese in unserem «Reflux-Zentrum» veranlassen. Das Reflux-Zentrum ist eine Kooperation zwischen der Swiss1Chirurgie AG und der gastroenterologischen Partnerpraxis der GGP Bern AG. Beide Praxen sind ja im Verbund der Helvetius Holding AG.
Durch die Zusammenarbeit der Chirurgen und Gastroenterologen entsteht ein ausgesprochen hoher Expertengrad, von dem die Refluxpatienten profitieren können. Als einziges Zentrum neben der Uniklinik verfügen wir über alle Möglichkeiten der funktionellen Abklärung der Speiseröhre, inklusive Manometrie, pH-Metrie sowie auch der Endoflip Untersuchung, welche wir exklusiv in der Klinik Beau-Site durchführen können. Mehr Information hierzu gibt es auch auf der Seite www.ggp.center.
Für wen ist das Linx-Reflux System geeignet?
Bei normaler Funktion der Speiseröhre im Schluckröntgen oder Manometrie ist das Linx System eine gute Option, bei verminderter Funktion der Speiseröhre empfiehlt sich eine laparoskopische partielle Manschette (Fundoplikatio). Bei sehr grossen Zwerchfellbrüchen ist eine Versorgung der Zwerchfelllücke mit Netz plus laparoskopische Nissen-Fundoplikatio oder Toupet-Fundoplikato meistens die Standard Operation.
Sollten Sie also trotz Medikamente nicht komplett beschwerdefrei sein oder Bedenken haben zur Langzeit-Einnahme von PPI, dann lohnt es sich auf jeden Fall, direkt den Chirurgen aufzusuchen. Ein Besuch bei einem Spezialisten ist notwendig, um bei verschiedenen Therapieoptionen die optimale individuelle Behandlung zu erhalten.
Den brennenden Schmerz hinter dem Brustbein kennt jeder zweite. Sodbrennen! Die Ursache ist mit Magensäure vermischter Speisebrei und Flüssigkeit, die durch den nicht geschlossenen Magenschliessmuskel zurück in die Speiseröhre fliessen. Man spricht von der Refluxkrankheit. Das LINX™-Reflux-Managementsystem kann hier Abhilfe schaffen und mittels einer minimal invasiven OP die Auswirkungen der Refluxkrankeit beseitigen. Ob Ihnen LINX™ helfen kann, können wir Ihnen nach einer individuellen Untersuchung sagen.
Chronisch andauerndes Sodbrennen ist nicht nur unangenehm, es raubt Ihnen auch jede Lebensqualität. Nachts können Sie vor Brennen in der Brust nicht schlafen und tagsüber müssen Sie permanent aufstoßen. Hier kann das LINX™-Reflux-Management-System Abhilfe schaffen. Der LINX™-Ring wird minimalinvasiv um den Schließmuskel der Speiseröhre gelegt und der Magen so verschlossen. Die Magensäure bleibt im Magen und Ihre Beschwerden verschwinden dauerhaft.
Saures Aufstossen tagsüber ist nur ein Symtom der Reflux-Krankheit. Nachts raubt Ihnen das Brennen in der Brust den Schlaf und Sie haben keine Freude mehr am Essen. Ständiges Räuspern und ein trockner Mund sind weitere Symptome dafür, dass Ihr Magenschließmuskel den Magen nicht richtig abschließt. Magensäure steigt auf und die Speiseröhre entzündet sich – Refluxösophagitis, wie der Fachmann sagt. Wir können Ihnen helfen. Nach einer persönlichen Untersuchung können wir Ihnen sagen, ob Sie für das LINX™-Reflux-Managementsystem geeignet sind oder ob eine andere Therapie angeraten ist.
LINX™ & Themen
Bei der Reflux-Krankheit besteht eine Schwäche des Speiseröhren-Schließmuskels. So fließt Säure und Galle aus dem Magen in die Speiseröhre. Unbehandelt kann die Refluxkrankheit später schwerwiegende Folgen haben: Sodbrennen, Übelkeit, gelegentlich auch Erbrechen sind die anfänglichen Krankheitszeichen. Durch den längerfristigen Rückfluss von saurem Magensaft kann es zu einer Entzündung des Kehlkopfs und der oberen Luftwege, ggf. chronischer Bronchitis mit Asthma-ähnlichen Symptomen und sogar zu Ausbildung von Schleimhautgeschwüren kommen. Nun gibt es für den Patienten eine schonende, schnell wirksame Behandlungsmethode, das LINX™-Reflux-Managementsystem.
Speiseröhrenentzündung – Ösophagitis
Während die Säure im Magen normal ist und vom Magen in der Regel toleriert wird, ist die Speiseröhre für längere Säure-Exposition nicht geeignet. Das „Aufstossen“ von Säure, auch Sodbrennen genannt, wird als Reflux bezeichnet.
Die Speiseröhre kann bei vermehrtem Reflux gereizt werden, man spricht von leichtgradigen, mittelgradigen und schweren Entzündungen (Ösophagitis).
Die Diagnose erfolgt mit einer Endoskopie (Speiseröhren- und Magenspiegelung).
Therapie:
Die anfängliche Therapie sind die Einnahme von PPI (Säureblocker), damit es innerhalb von 2-4 Wochen zur Abheilung der Entzündung kommt. Ebenfalls ist ein Besuch bei einem Chirurgen notwendig, um zu besprechen, ob eine Refluxoperation in Frage kommt.
Barrett’s Ösophagus
Jede in der Endoskopie sichtbare Veränderung wird biopsiert (eine minimal kleine Probe entnommen). Bei sichtbaren Veränderungen am unteren Ende der Speiseröhre kann das Gewebe im Sinne einer Krebs-Vorstufe verändert sein.
Man unterscheidet hier low-grade und high-grade Dysplasie (Veränderung).
Je nach Befund müssen diese Veränderungen entfernt werden oder nachkontrolliert werden mit 6-12-monatigen Kontrollen.
Von Barrett’s Ösophagus spricht man dann, wenn eine sichtbare Zellveränderung am Ende der Speiseröhre vorliegt. Diese wird durch chronischen Reflux verursacht und kann auch bei Patienten vorliegen, die vollkommen beschwerdefrei sind.
Therapie: Falls notwendig, kann diese veränderte Schleimhaut entweder endoskopisch oder endoskopisch mit Radiofrequenz-Technologie abgetragen werden (mit Halo-Ballon). Hier stehen Ihnen unsere Spezialisten in der Partnerpraxis www.ggp.center zur Verfügung, vor allem PD Dr. Merki und Dr. Linas sind vertraut mit dieser Methode.
Im Anschluss ist entweder eine langfristige medikamentöse Therapie mit PPI oder eine chirurgische Sanierung des Refluxproblems notwendig.
Zwerchfellbrüche
Man unterscheidet zwischen Hiatushernien und Paraesophagealen Hernien.
Im Prinzip sind diese Hernien (Brüche) durch eine Schwäche des Zwerchfells verursacht, wobei ein Teil des Magens nach oben in den Brustkorb rutscht.
Dadurch kann der untere Verschluss der Speiseröhre leichter nachgeben, oft ist chronischer Reflux die Folge.
Bei manchen Patienten kann es akut zu einer Einklemmung und lebensbedrohlichen Krankheitsbild kommen. Manche Patienten verlieren durch Entzündungen in diesem Gebiet stetig Blut und erst im Rahmen einer Anämie-Abklärung wird die Diagnose gestellt.
Therapie:
Kleine bis zu 3cm grosse Hiatushernien ohne Symptome benötigen keine chirurgische Therapie. Bei Patienten mit Reflux oder grösseren Hernien ist jedoch eine Operation notwendig, welche laparoskopisch (Bauchspiegelung) durchgeführt werden kann. Mittels 4-5 kleinen Schnitten am Bauch kann laparoskopisch diese Operation meist in 1-1,5h durchgeführt werden, der Krankenhausaufenthalt ist in der Regel 1-3 Tage. Nach der Operation ist ein langsamer Kostaufbau notwendig, mit zuerst flüssiger, dann breiiger Kost für ca. 2 Wochen.
Achalasie
Diese Krankheit ist eine fehlende Peristaltik der Speiseröhre mit meist hohem Druck im unteren Speiseröhren-Verschluss. Die Speiseröhre kann keine koordinierte Vorwärtsbewegung der Nahrung bewirken. Dadurch verweilen Speisen in der Speiseröhre, werden wieder hochgewürgt oder erbrochen. Andere Beschwerden sind Schmerzen im Brustkorb oder Oberbauch, beziehungsweise Engegefühl im Hals. Die Diagnose erfolgt mit einem Kontrastmittel-Röntgenschluck oder einer Druckmessung der Speiseröhre (Manometrie).
Therapie:
Eine sinnvolle medikamentöse Therapie ist leider nicht vorhanden. Es gibt endoskopische Verfahren (Ballon-Dilatation) sowie chirurgische Verfahren (laparoskopische Myotomie).
Bei der minimal-invasiven Methode mit Bauchspiegelung werden 4-5 kleine Schnitte am Bauch gemacht und dann in einer 1stündigen Operation der untere Speiseröhrenmuskel gespalten. Dadurch kann die Nahrung wieder ohne Widerstand von der Speiseröhre in den Magen kommen. In der Regel dauert der stationäre Aufenthalt nicht mehr als 1-3 Tage.
Gutartige Erkrankungen der Speiseröhre
Hier unterscheidet man die oben erwähnten Erkrankungen und Veränderungen bei Reflux, sowie weitere seltene Erkrankungen wie Lipome oder Leiomyome, sowie Divertikel der Speiseröhre.
Divertikel (Ausbuchtungen) der Speiseröhre müssen nicht unbedingt Probleme machen. Meist werden sie jedoch dadurch entdeckt, dass der Patient Schluckbeschwerden, häufiges Aufstossen oder Sodbrennen verspürt.
Diese Ausbuchtungen können im Hals vorkommen oder am Ende der Speiseröhre. Sehr selten sind sie auch in der Mitte der Speiseröhre zu finden, dann meist durch Erkrankungen oder Veränderungen der dort liegenden Lymphknoten bedingt.
Ausbuchtungen im Hals bezeichnet man als Zenker-Divertikel. Diese werden durch eine Schwäche in der Speiseröhren-muskulatur verursacht.
Die Behandlung kann entweder endoskopisch oder chirurgisch erfolgen.
Bösartige Erkrankungen der Speiseröhre
Die 2 häufigsten Varianten des Speiseröhrenkrebs sind das Plattenepithelkarzinom und das Adenokarzinom.
Während das Plattenepithel-CA durch Rauchen und Alkohol verursacht wird, spielt beim Adeno-CA der Reflux die Hauptrolle. Patienten mit Refluxveränderungen in der Speiseröhre haben ein 44-mal höheres Risiko an Krebs zu erkranken, als die Normalbevölkerung.
Die anfänglichen Symptome sind oft Aufstossen und Sodbrennen, noch häufiger aber Schluckbeschwerden. Die Diagnose wird mit einer Endoskopie gestellt. Um eine genaue Therapieplanung und Prognose zu erstellen, ist auch noch eine Ultraschall-Untersuchung der Speiseröhre sowie CT (Computer-Tomographie) des Brustkorbes und Bauchs notwendig.
Sollte der Krebs nur oberflächlich in den obersten Schichten der Schleimhaut sitzen, dann kann er auch endoskopisch entfernt werden.
Bei Tumoren in tieferen Schichten ist entscheidend, ob Lymphknoten auch befallen sind. Dann empfiehlt sich eine Chemotherapie und Bestrahlung mit anschliessender Resektion der Speiseröhre. Die Entfernung der Speiseröhre kann heute auch schon minimal-invasiv in ausgewählten Fällen erfolgen. Die Speiseröhre wird dann durch einen Schlauchmagen-Hochzug ersetzt.
Die Operation dauert zwischen 3 und 6 Stunden, der Krankenhausaufenthalt ist in der Regel zwischen 5 und 10 Tagen.
Bei Tumoren mit Befall von anderen Organen ist eine Chemotherapie sinnvoll, die operativen Methoden werden nur zur Linderung der Beschwerden angewandt. Hier stehen zur Auswahl die Plazierung von Ernährungssonden in den Magen oder Dünndarm, sowie das Einlegen eines Stents bei Schluckbeschwerden oder die Aufdehnung einer Engstelle durch einen endoskopischen Ballon.
Auch hier ist entscheidend, rasch und frühzeitig mit dem Chirurgen zu sprechen, um eine optimale Betreuung und individuelle Therapie zu erhalten.
Magenentzündungen
Die Übersäuerung des Magens kann Probleme auch im Magen hervorrufen.
Zur Magenentzündung kann die chronische Einnahme von Schmerzmittel (NSAIDS wie Voltaren, Toradol oder Aspirin) führen. Die Magenentzündung kann in schweren Fällen ein Ulkus mit eventueller Perforation als Folge haben.
Die Diagnose erfolgt endoskopisch. Beim Vorliegen einer Besiedelung des Magens mit dem Helicobacter pylori Keim sollte eine Eradikationstherapie durchgeführt werden (2 verschiedene Antibiotika und ein PPI-Säureblocker).
Eine Magenentzündung kann jedoch auch Stress-bedingt sein. Weitere Gründe können eine Magenentleerungsstörung oder Tumore in der Bauchspeicheldrüse sein. Weitere Risikofaktoren können Rauchen und übermässiger Alkoholkonsum sein.
Gutartige Erkrankungen des Magens
Ulzera (Geschwüre) müssen nicht bösartig sein. Sie können durch Medikamente, Stress oder Alkohol verursacht sein und heilen in der Regel unter Therapie mit PPI-Säureblockern ab.
Polypen (kleine, stielartige Verwachsungen) können gutartig sein als Folge einer langjährigen Einnahme von Säureblockern.
Selten finden sich Lipome oder Leiomyome in der Magenwand und können oft laparoskopisch entfernt werden.
Bösartige Erkrankungen des Magens
Magenkrebs wird oft erst spät erkannt, oft findet der Arztbesuch erst bei Gewichtsverlust und Appetitlosigkeit statt. Die Diagnose erfolgt mittels Endoskopie, zur Therapieplanung braucht es dann aber auch ein CT (Computertomographie) des Abdomens und Beckens.
Bei frühen Stadien kann selten eine endoskopische Therapie erfolgen. Meist ist es möglich, mittels Bauchspiegelung einen Teil, oder aber auch den ganzen Magen, zu entfernen. Die Speiseröhre oder der Restmagen wird dann mit dem Dünndarm direkt verbunden.
EINFACH ERKLÄRT
Filmberichte & Vorträge über Saures Aufstossen, Speisenröhrenkrebs, Nachsorge und weiteren medizinischen Themen.